最新動(dòng)態(tài)
NEWS



2024版中國(guó)糖尿病防治指南發(fā)布,這些要點(diǎn)必看!
隨著社會(huì)經(jīng)濟(jì)的快速發(fā)展和生活方式的改變,我國(guó)糖尿病患病率不斷攀升。糖尿病的防治需要依靠全社會(huì)的合力,更需要加大相關(guān)知識(shí)的普及力度,建立起早期篩查、早期診斷和早期干預(yù)的全民健康防控體系。
近日,《中國(guó)糖尿病防治指南(2024 版)》在《中華糖尿病雜志》官網(wǎng)正式發(fā)布,新修訂的《指南》涵蓋了糖尿病流行病學(xué)、診斷與分型、三級(jí)預(yù)防、篩查與評(píng)估、教育和管理等多個(gè)方面,為臨床醫(yī)師提供了規(guī)范化綜合管理的指導(dǎo)。在這里向大家簡(jiǎn)要介紹新版《指南》的相關(guān)更新要點(diǎn),更好地助力糖尿病診療能力建設(shè)及相關(guān)管理目標(biāo)的實(shí)現(xiàn),促進(jìn)糖尿病健康教育事業(yè)健康發(fā)展。
一、中國(guó)糖尿病流行病學(xué)數(shù)據(jù)更新
-
我國(guó)糖尿病患病率仍在不斷上升,從2013年的10.9%增加到2018~2019年的12.4%。各民族之間有較大差異,各地區(qū)之間也存在差異;
-
糖尿病的知曉率(36.7%)、治療率(32.9%)以及控制率(50.1%)均較前有所改善,但仍處于低水平;
-
糖尿病人群中2型糖尿病占比90%以上。
二、糖尿病診斷與分型
1、診斷
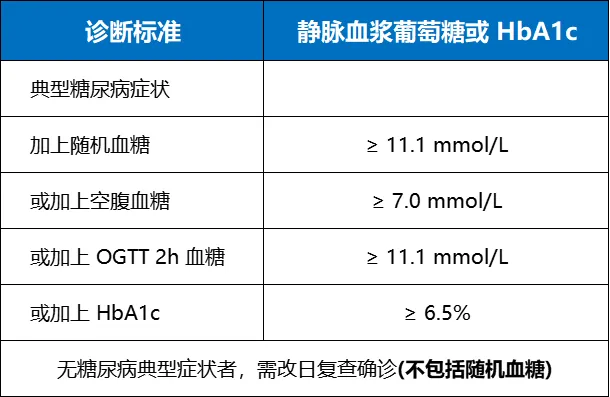
空腹血糖、口服葡萄糖耐量試驗(yàn)(OGTT)2h 血糖和糖化血紅蛋白(HbA1c)是篩查和診斷糖尿病的主要依據(jù)。
2、分型
按病因?qū)⑻悄虿》譃?型糖尿病(T1DM)、T2DM、特殊類型糖尿病和妊娠糖尿病 4 種類型。2024 版指南新增了糖尿病分型診斷流程。
三、糖尿病的三級(jí)預(yù)防
1、針對(duì)高危人群進(jìn)行糖尿病篩查,有助于早期發(fā)現(xiàn)糖尿病;
2、如果空腹血糖≥6.1 mmol/L、隨機(jī)血糖 a≥7.8 mmol/L 或糖化血紅蛋白(HbA 1c)≥5.7%,建議行口服葡萄糖耐量試驗(yàn)(OGTT);
3、糖尿病前期個(gè)體應(yīng)給予生活方式干預(yù),以降低發(fā)生糖尿病的風(fēng)險(xiǎn);
4、糖尿病前期個(gè)體在強(qiáng)化生活方式干預(yù)效果不佳時(shí)可考慮藥物干預(yù);
5、對(duì)于合并其他心血管危險(xiǎn)因素的2型糖尿病(T2DM)患者,建議采取降糖、降壓、調(diào)脂等綜合管理措施,以預(yù)防心血管疾病(CVD°)和糖尿病微血管病變的發(fā)生;
6、血糖控制目標(biāo)須個(gè)體化;
7、對(duì)于合并嚴(yán)重并發(fā)癥的糖尿病患者,推薦至相關(guān)專科進(jìn)行診治。
四、糖尿病綜合控制目標(biāo)和治療路徑
1、2型糖尿病(T2DM)的治療策略應(yīng)該是綜合性的,包括血糖、血壓、血脂、體重的控制,以及抗血小板治療和改善生活方式等措施;
2、對(duì)大多數(shù)非妊娠成年T2DM患者,合理的糖化血紅蛋白(HbA 1c)控制目標(biāo)為<7.0%;
3、HbA 1c控制目標(biāo)應(yīng)遵循個(gè)體化原則,年齡較輕、病程較短、預(yù)期壽命較長(zhǎng)、無(wú)并發(fā)癥、未合并心血管疾病(CVD)的 T2DM患者,在沒(méi)有低血糖及其他不良反應(yīng)的情況下,可將HbA1c控制目標(biāo)設(shè)定為≤6.5%,反之則采取相對(duì)寬松的HbA1c目標(biāo);
4、生活方式干預(yù)、糖尿病自我管理教育與支持(DSMES)是T2DM的基礎(chǔ)治療措施,應(yīng)貫穿于治療的始終;
5、早期良好的血糖控制具有重要意義,早期聯(lián)合是實(shí)現(xiàn)早期良好血糖控制的重要手段;
6、伴ASCVD(動(dòng)脈粥樣硬化性心血管疾病)或其高危狀態(tài)的2型糖尿病患者,首選有ASCVD獲益證據(jù)的GLP-1RA(例如度拉糖肽、利拉魯肽、司美格魯肽等)或SGLT2i(例如卡格列凈、達(dá)格列凈、恩格列凈等)。2型糖尿病患者合并心衰者,降糖藥首選SGLT2i(例如卡格列凈、達(dá)格列凈、恩格列凈等)。伴CKD(慢性腎臟病)的2型糖尿病患者,首選有CKD獲益證據(jù)的SGLT2i(例如卡格列凈、達(dá)格列凈、恩格列凈等),如不能使用SGLT2i,可選GLP-1RA(例如度拉糖肽、利拉魯肽、司美格魯肽等);
7、不伴ASCVD或其高風(fēng)險(xiǎn)、HF或CKD的 T2DM患者,如無(wú)超重或肥胖選擇二甲雙胍治療:如有超重或肥胖,選擇有減重證據(jù)的降糖藥;
8、采用一種降糖藥治療血糖不達(dá)標(biāo)者,應(yīng)采用2種甚至3種不同作用機(jī)制的藥物聯(lián)合治療(包括注射制劑);
9、在 T2DM 的 任何階段(包括新診斷時(shí)),如出現(xiàn)典型的高血糖癥狀或酮癥,給予胰島素治療;
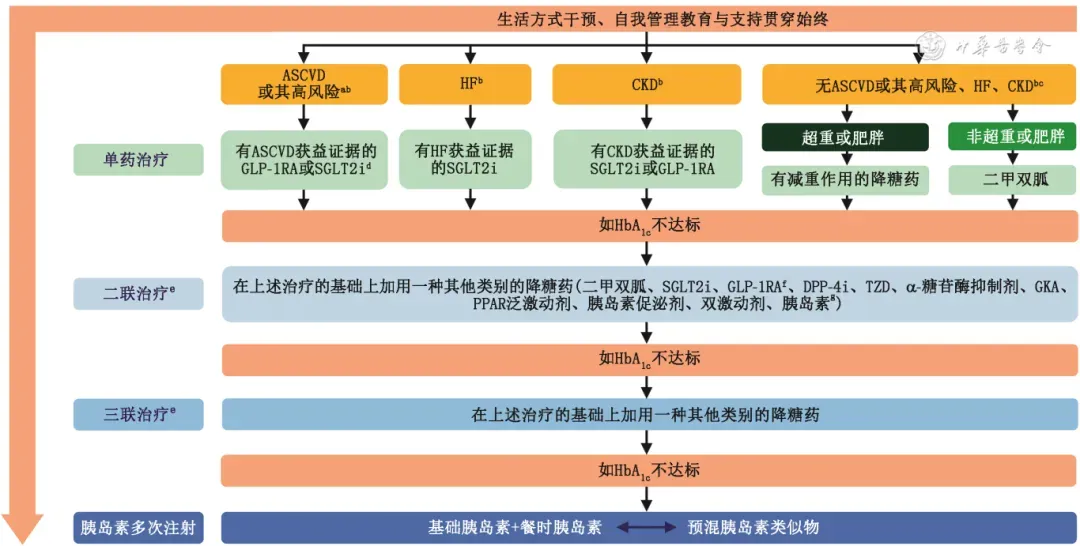
《2024版指南》T2DM高血糖治療的簡(jiǎn)易路徑
五、糖尿病運(yùn)動(dòng)治療
1、建議成人糖尿病患者每周進(jìn)行至少150~300 min的中等強(qiáng)度有氧運(yùn)動(dòng)及2次抗阻練習(xí)。
2、成人糖尿病患者應(yīng)增加日常身體活動(dòng),減少靜坐時(shí)間,每30 min可以進(jìn)行不同強(qiáng)度活動(dòng)1~5 min,久坐生活方式者運(yùn)動(dòng)量應(yīng)達(dá)標(biāo)。
3、伴有急性并發(fā)癥或嚴(yán)重慢性并發(fā)癥時(shí),慎行運(yùn)動(dòng)治療。
六、高血糖的藥物治療
1、口服降糖藥物:
增加了近年來(lái)獲批的4類新型藥物——葡萄糖激酶激活劑(GKA,如多格列艾汀)、過(guò)氧化物酶體增殖物激活受體(PPAR)泛激動(dòng)劑(如西格列他鈉)、口服GLP-1RA以及固定復(fù)方口服藥制劑等新型藥物。
2、胰島素治療:
引入了依柯胰島素這一新型長(zhǎng)效胰島素類似物;新增“T2DM患者在生活方式和口服降糖藥聯(lián)合治療的基礎(chǔ)上,若血糖仍未達(dá)到控制目標(biāo),可以開(kāi)始胰島素或基礎(chǔ)胰島素/GLP-1RA固定比例復(fù)方(FRC)制劑治療”的建議;對(duì)短期胰島素強(qiáng)化治療方案提出了更嚴(yán)格的血糖控制目標(biāo)(空腹或餐前血糖4.4~6.0 mmol/L,餐后2 h血糖4.4~8.0 mmol/L)。
七、T1DM防治
1、在高危人群(一級(jí)親屬等)中檢測(cè)胰島自身抗體篩查亞臨床期T1DM,有助于早期診斷和降低糖尿病酮癥酸中毒(DKA)的發(fā)病風(fēng)險(xiǎn)。
2、所有疑診T1DM患者,均應(yīng)檢測(cè)胰島自身抗體和C肽水平,并進(jìn)行隨訪;對(duì)部分胰島自身抗體陰性的“特發(fā)性”T1DM患者、有家族史或伴有特殊癥狀的患者進(jìn)行基因檢測(cè),以排除單基因突變所致的糖尿病。
3、在避免低血糖的基礎(chǔ)上,應(yīng)使大部分患者HbA1c<7.0%;對(duì)于低血糖高風(fēng)險(xiǎn)的患者,可相應(yīng)提高控制目標(biāo),使HbA1c<7.5%(A級(jí)推薦)。
4、T1DM患者需重視糖尿病自我管理教育與支持(DSMES)、營(yíng)養(yǎng)與運(yùn)動(dòng)治療及心理支持,并給予每日多次胰島素注射或持續(xù)皮下胰島素輸注(CSII)進(jìn)行治療。
5、推薦病程3~5年的兒童T1DM患者在10歲或青春期開(kāi)始后(以較早者為準(zhǔn)),以及病程>5年的患者進(jìn)行微血管并發(fā)癥的初次篩查。
八、兒童及青少年糖尿病防治
1、兒童和青少年T2DM在診斷的同時(shí)要注意,是否存在伴發(fā)病或并發(fā)癥,包括高血壓、微量白蛋白尿、眼底病變等,以及睡眠呼吸障礙、血脂異常和肝臟脂肪變性等。
2、青春期應(yīng)注意是否合并多囊卵巢綜合征(PCOS)。起始的藥物治療可以單用二甲雙胍或胰島素,或者兩者聯(lián)合使用。
3、如果存在糖尿病癥狀、嚴(yán)重高血糖、酮癥或DKA,需要胰島素治療一旦酸中毒糾正,可聯(lián)合二甲雙胍治療。
總結(jié):
作為糖尿病防治領(lǐng)域的權(quán)威指導(dǎo)文件,《指南》對(duì)糖尿病的診斷、治療、管理等方面提出了全新的理念與策略。《指南》表明,無(wú)論是早期還是后期治療,血糖達(dá)標(biāo)都是所有糖尿病患者應(yīng)追求的治療目標(biāo)。生活方式干預(yù)、糖尿病自我管理教育與支持作為基礎(chǔ)治療措施,應(yīng)當(dāng)貫穿于糖尿病防控的始終。
值得注意的是,新版《指南》強(qiáng)調(diào)了個(gè)性化治療的重要性,個(gè)性化治療要求臨床醫(yī)生不僅要充分了解每位患者的疾病特點(diǎn)和生活方式,還需靈活調(diào)整治療方案。例如,不同年齡層、并發(fā)癥類型和生活習(xí)慣的患者,需要遵循不同的治療目標(biāo)。在此前提之下,血糖儀的選擇和使用,就成為了患者居家控糖面臨的必備課題。
一臺(tái)優(yōu)質(zhì)的血糖儀不僅需要具備高精準(zhǔn)性和強(qiáng)穩(wěn)定性,還應(yīng)提供智能便捷的操作體驗(yàn)。它應(yīng)當(dāng)通過(guò)ISO15197:2013國(guó)際標(biāo)準(zhǔn)認(rèn)證,以確保測(cè)量結(jié)果的可靠性。某些血糖儀采用無(wú)導(dǎo)線黃金電極橫插專利技術(shù)的試紙?jiān)O(shè)計(jì),其大握柄設(shè)計(jì)便于用戶輕松拿取和操作,有效防止試紙折損及血液交叉感染,從而保障血糖檢測(cè)的準(zhǔn)確性與穩(wěn)定性。
此外,這類血糖儀還具備藍(lán)牙同步傳輸至血糖管理APP及小程序,可以自動(dòng)記錄血糖數(shù)據(jù),并可計(jì)算7天、14天、30天、90天血糖平均值;甚至還可以與醫(yī)院進(jìn)行綁定進(jìn)入照護(hù)區(qū),醫(yī)生可在醫(yī)院查看出院患者血糖數(shù)據(jù)、及時(shí)掌握患者血糖波動(dòng)情況,在線提出隨訪建議。可按照醫(yī)生所述進(jìn)行科學(xué)控糖,實(shí)現(xiàn)更有效的遠(yuǎn)程照護(hù)。

這樣一款血糖儀憑借其從家庭到醫(yī)院的智能閉環(huán)血糖管理,無(wú)疑為糖尿病患者提供了極大的便利和支持,將成為糖尿病患者日常血糖管理的忠實(shí)伙伴,助力他們更好地掌控健康,享受高質(zhì)量生活。



































 粵公網(wǎng)安備 44030902002380號(hào)
粵公網(wǎng)安備 44030902002380號(hào)